Le RAA est une maladie auto-immune qui se déclare deux à trois semaines après une infection à Streptococcus β hémolytique du groupe A (SGA) insuffisamment traitée ou non traitée.
Le SGA est une bactérie responsable de 30 % des pharyngites chez l’enfant et le jeune adulte. Cette infection peut se compliquer dans 3 % des cas par un RAA, et ce risque peut atteindre 50 % lorsque la personne présente une histoire antérieure de RAA.
Les infections cutanées, de type impétigo à streptocoque sont responsables de 70% des RAA. Le SGA représenterait 85% des causes d’impétigo dans le pacifique, contrairement à l'Europe où la bactérie principalement en cause est le Staphylocoque doré.
Le RAA est une affection aigue qui s’exprime par des manifestations cliniques et biologiques de type inflammatoire, mais qui peut également passer inaperçue ou être prise pour un simple épisode pseudo grippal. Elle cible les articulations, les valves cardiaques, la peau et parfois le système nerveux.
Diagnostic du RAA
- De la fièvre (≥ 38,5° C) ou d'autres manifestations systémiques, telles qu'une anorexie et une sensation de malaise, peuvent être au premier plan, mais ne sont pas spécifiques. Le RAA peut parfois se manifester sous la forme d'une fièvre d'origine inconnue jusqu'à ce qu'un signe plus identifiable n'apparaisse.
- Des douleurs abdominales et une anorexie peuvent être observées, du fait d'une atteinte hépatique en rapport avec une insuffisance cardiaque ou une adénite mésentérique concomitante et rarement la situation peut ressembler à une appendicite aiguë.
- Atteinte articulaire
La polyarthrite migratrice est la manifestation la plus fréquente du RAA ; elle est souvent accompagnée de fièvre et touche principalement les grosses articulations. Migratrice signifie que l'arthrite apparaît au niveau d'une ou de quelques articulations, se résout mais réapparaît ensuite dans d'autres, semblant ainsi passer d'une articulation à l'autre. En NC, une mono-arthrite est souvent observée. Les articulations deviennent extrêmement douloureuses et sensibles ; ces symptômes sont souvent disproportionnés par rapport à la chaleur et au gonflement légers présents à l'examen.
Les chevilles, les genoux, les coudes et les poignets sont les articulations les plus fréquemment touchées. Les épaules, les hanches et les petites articulations des mains et des pieds peuvent également être atteintes, mais presque jamais isolément.
Les douleurs articulaires et la fièvre s'atténuent habituellement en 2 semaines et durent rarement > 1 mois.
- Atteinte cardiaque
La cardite peut survenir seule ou être associée à une péricardite, à des souffles, à une hypertrophie ou à une insuffisance cardiaque. Les patients peuvent avoir une forte fièvre et/ou des douleurs thoraciques ; la tachycardie est fréquente, en particulier pendant le sommeil.
Bien que la cardite du RAA soit considérée comme une pancardite (impliquant l'endocarde, le myocarde, et le péricarde), la valvulopathie est la caractéristique la plus constante du RAA, et si elle est absente, le diagnostic doit être revu. Le diagnostic de valvulopathie est reconnu sur des examens échocardiographiques et Doppler.
Les souffles sont fréquents et, bien qu'habituellement évidents au début, peuvent ne pas être entendus à l'examen initial. Si aucune aggravation ne se manifeste dans les 2 à 3 semaines suivantes, de nouvelles manifestations de cardite sont rares par la suite. Le RAA n'entraîne généralement pas de cardite chronique. Les lésions cicatricielles valvulaires peuvent évoluer et se modifier et des perturbations hémodynamiques secondaires peuvent se développer au niveau du myocarde en l'absence d'inflammation aiguë persistante.
Une péricardite peut se manifester par des douleurs thoraciques et un frottement péricardique.
L'insuffisance cardiaque due à l'association d'une cardite et d'un dysfonctionnement valvulaire peut entraîner une dyspnée sans râle à l'auscultation, sans nausées et sans vomissements, une douleur épigastrique ou de l'hypochondre droit, une toux non productive. Une léthargie et une fatigue marquée peuvent être les manifestations précoces d'insuffisance cardiaque.
- Atteinte cutanée
Les manifestations cutanées et sous-cutanées sont rares et presque jamais isolées, se développant habituellement chez un patient déjà atteint de cardite, d'arthrite ou de chorée.
Les nodosités sous-cutanées, qui apparaissent très souvent sur les faces d'extension des grosses articulations (ex. : genoux, coudes, poignets), coexistent habituellement avec des signes d'arthrite ou de cardite. En règle générale, les nodules sont indolores et transitoires et répondent au traitement de l'inflammation articulaire ou cardiaque.
L'érythème marginé est une éruption serpigineuse, plane ou légèrement surélevée, indolore et qui ne laisse pas de cicatrices. Moins de 6% des enfants ont cette éruption. L'éruption apparaît habituellement sur le tronc et au niveau des membres proximaux, mais pas sur le visage. Elle dure parfois < 1 jour. Son apparition est souvent retardée par rapport à l'infection streptococcique initiale ; il peut apparaître pendant ou après les autres manifestations de l'inflammation rhumatismale.
- Atteinte neurologique
La chorée de Sydenham peut se développer en même temps que d'autres manifestations, mais apparaît souvent après disparition des autres (souvent des mois après l'infection streptococcique aiguë) et donc peut être non vue comme indicateur de RAA. Le début de la chorée est généralement insidieux et peut être précédé par des rires ou des pleurs inappropriés. La chorée consiste en des secousses rapides et irrégulières, qui peuvent débuter par les mains, mais se généralisent souvent jusqu'aux pieds et au visage.
Les signes caractéristiques comprennent une force de préhension fluctuante (la main a des mouvements semblables à ceux d'une trayeuse), des fasciculations de la langue ou une langue bondissante (la langue ne peut être sortie sans déclencher des mouvements de rentrée et sortie), un visage grimaçant, et un parler explosif avec ou sans gloussement de la langue. Les symptômes moteurs associés comprennent une perte de contrôle de la motricité fine et une faiblesse et une hypotonie (qui peuvent être graves au point d'être confondues avec une paralysie).
- Infection à streptocoque A
Une infection antérieure à streptocoque du groupe A est suspectée en présence d’antécédents de pharyngite et confirmée par un ou plusieurs éléments suivants :
• Culture pharyngée positive.
• Elévation du titre des antistreptolysines O augmenté ou idéalement une augmentation progressive de ce titre.
• Test rapide de détection de l'antigène streptocoque A positif chez un enfant présentant des manifestations cliniques évocatrices de pharyngite à streptocoques.
Une scarlatine récente est un indicateur important dans le diagnostic du RAA.
- Bilan biologique
La VS et la CRP sont sensibles mais non spécifiques.
La VS est typiquement > 60 mm/h. La CRP est généralement > 3 mg/dl (> 30 mg/L) et souvent > 7 mg/dl (> 70 mg/L); ce taux augmentant et diminuant plus rapidement que la VS, une CRP normale confirme que l'inflammation est en cours de résolution chez un patient dont la VS resterait élevée après disparition des symptômes aigus. En l'absence de cardite, la VS revient habituellement à la normale en 3 mois. En cas de cardite non compliquée, les signes d'inflammation aiguë, dont l'élévation de la VS, disparaissent habituellement en 5 mois.
Le nombre des globules blancs atteint 12 000 à 20 000/ml (12 à 20 × 109/L) et plus encore sous corticothérapie.
- Paraclinique
1) ECG
Un ECG est effectué lors du bilan initial. Des anomalies ECG, telles que l'allongement de l'intervalle PR, ne sont pas corrélées aux autres signes de cardite. Seuls 35% des enfants qui présentent un rhumatisme articulaire aigu ont un allongement de l'espace PR ; un bloc cardiaque plus important peut survenir mais c'est rare. Les autres anomalies de l'ECG peuvent être dues à une péricardite, à la dilatation des ventricules ou des oreillettes, à des troubles du rythme.
2) Echographie cardiaque
L'échographie cardiaque par voie transthoracique est l'examen de référence pour détecter des signes de cardite, même en l'absence de souffle audible.
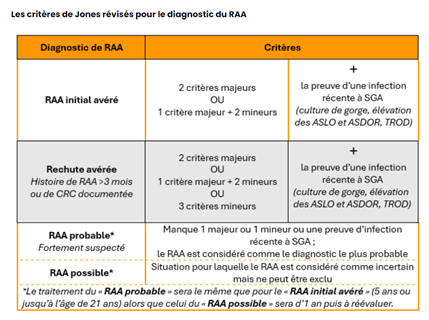
Son diagnostic est posé selon un algorithme très précis, à partir des critères de Jones modifiés (2015).

Ces derniers sont classés en critères majeurs et critères mineurs, et associés à une preuve d’une infection streptococcique (ALSO ASDOR élevés ou en cours d’augmentation).
Diagnostic de la CRC
Dans 60 à 65 % des cas, la phase aigüe laisse place à une cardiopathie rhumatismale chronique (CRC) qui évolue généralement à bas bruit et s’aggrave à chaque récurrence d’épisode de RAA.
L’échocardiographie est l’examen par excellence qui permet son diagnostic ainsi que la gradation de sa sévérité, à partir de critères morphologiques et doppler définis par la Fédération mondiale du cœur (WHF) en 2023.

L’hospitalisation
Toute poussée de RAA nécessite une hospitalisation afin de :
• Poser le diagnostic à partir des critères de Jones 2015 modifiés alimentés par un bilan biologique, et une échographie qui déterminera s’il existe une atteinte cardiaque et, le cas échéant, évaluera son grade
• Assurer le repos de la personne,
• Traiter la crise
• Commencer le traitement préventif des rechutes.
Le traitement pour la prévention des rechutes et l’évolution des complications est la pénicilline. Dans sa forme injectable, l’Extencilline® s’administre tous les 21 ou 28 jours selon la gravité de l’atteinte cardiaque, avec 2 dosages différents (600 MUI ou 1,2 MUI) selon le poids du patient (respectivement inférieur à 30 kg ou ≥30kg). Le dosage à 2.4 MUI n'est pas indiqué dans le traitement préventif du RAA.
L’injection pouvant être douloureuse, il faut préparer le patient, surtout lors de la 1ère injection. Il faut :
• Installer l’enfant dans la position qu’il souhaite (debout, couché) sachant que la position idéale pour le ventroglutéal (site d’injection à privilégier) est sur le côté;
• Lui expliquer comment cela va se passer. L’encourager à utiliser des méthodes distractives adaptées à son âge (peluches, téléphone…);
• Dans la mesure du possible, utiliser le MEOPA® selon le protocole dédié;
• Mettre de la glace sur la zone d’injection le temps de préparer le produit;
• Utiliser la Lidocaïne 0.5% en tant que solvant de l’Extencilline®.
La forme orale est réservée à certaines personnes sous anticoagulant pour lesquelles l’IM est contrindiquée. Elle peut être utilisée en dernier recours quand le patient refuse les injections. Elle est cependant moins efficace, même quand la compliance est parfaite.
En cas d’allergie avérée à la pénicilline, l’érythromycine peut être utilisée mais elle est moins efficace que la pénicilline orale.
Ce traitement doit durer en général jusqu’à l’âge de 21 ans ou 10 années après la dernière poussée. L’option la plus longue doit être choisie : à titre d’exemple, si un enfant de 10 ans a une CRC, il sera traité par injections jusqu’à ses 21 ans. Si un autre enfant a une poussée de RAA à l’âge de 19 ans, il sera traité non pas jusqu’à ses 21 ans mais pendant 10 ans, donc jusqu’à ses 29 ans. La périodicité des injections (toutes les 3 ou 4 semaines) dépend de la gravité de la CRC.
Par ailleurs, un suivi cardiaque et dentaire régulier doit être instauré.